GLOBAL POINT OF CARE
Antimikrobiell resistens (AMR) utgjør en betydelig trussel mot global helse, økonomi og samfunn.
I juli 2022 identifiserte EU-kommisjonen antimikrobiell resistens som en av de tre viktigste helsetruslene på verdensbasis.1 The Lancets nyeste serie om AMR understreker de menneskelige konsekvensene av denne krisen. Ifølge serien er nesten fem millioner dødsfall per år forbundet med legemiddelresistente bakterier, og det rammer lav- og mellominntektsland på en uforholdsmessig måte.2
Helsekonsekvenser
AMR undergraver vår evne til å behandle vanlige infeksjoner, noe som resulterer i langvarig sykdom, uførhet og økt dødelighet. Mangel på effektive antimikrobielle midler til forebygging og behandling av infeksjoner kan ha en negativ innvirkning på resultatet av større kirurgiske inngrep eller kjemoterapier.3
Økonomisk og sosial innvirkning
Antibiotikaresistens er allerede forbundet med høye kostnader.4,5,6 De fleste kostnadene skyldes lengre sykehusinnleggelser for å behandle konsekvensene av AMR.6 Det er særlig kommende generasjoner som vil bli‑rammet av kostnadene ved AMR, som vil påvirke økonomisk stabilitet og øke alvorlig fattigdom så tidlig som i 2030.7,8
DEN ØKENDE UTFORDRINGEN MED ANTIMIKROBIELL RESISTENS
Det er en urovekkende økning i antall dødsfall forbundet med infeksjoner med antibiotikaresistente bakterier. Rundt 4,71 millioner dødsfall ble forbundet med bakteriell AMR i 2021, og det ble anslått at 8,22 millioner dødsfall kunne forekomme i 2050.14
Mer enn halvparten av tilfeller med Klebsiella pneumoniae og Acinetobacter spp.-infeksjoner i blodomløpet viser resistens mot behandling.15


DEN ØKENDE UTFORDRINGEN MED ANTIMIKROBIELL RESISTENS
Det er en urovekkende økning i antall dødsfall forbundet med infeksjoner med antibiotikaresistente bakterier. Rundt 4,71 millioner dødsfall ble forbundet med bakteriell AMR i 2021, og det ble anslått at 8,22 millioner dødsfall kunne forekomme i 2050.14
Mer enn halvparten av tilfeller med Klebsiella pneumoniae og Acinetobacter spp.-infeksjoner i blodomløpet viser resistens mot behandling.15


Bekjempe AMR ved å redusere overforskrivning av antibiotika i primærhelsetjenesten
Misbruk og overdreven bruk av antibiotika bidrar i stor grad til økende antimikrobiell resistens.9 I Europa blir mer enn 90 % av alle antibiotikaresepter til mennesker skrevet ut i helsetjenester utenfor sykehus10, og akutte luftveisinfeksjoner (aRTI) er den langt vanligste årsaken til forskrivning av antibiotika i primærhelsetjenesten.11,12 En stor del av disse antibiotikareseptene anses for å være uhensiktsmessige, da de fleste aRTI er forårsaket av virus eller selvbegrensende bakterieinfeksjoner.11,12,13 I de fleste land baseres behandlingsbeslutninger vanligvis på pasientens symptomer, uten diagnostisk bekreftelse av en bakterieinfeksjon.
Håndtere utfordringene knyttet til antimikrobiell forvaltning i klinisk praksis
Antimikrobiell forvaltning er en kritisk strategi i kampen mot AMR. Det foreligger enighet om at utvikling og spredning av antibiotikaresistens kan reduseres ved å begrense bruk av antibiotika, fraråde misbruk og redusere byrden av smittsom sykdom. Et velfungerende antimikrobielt forvaltningsprogram (Antimicrobial Stewardship Program, ASP) er avgjørende for å oppnå disse målene. Et slikt program er avgjørende, da det spiller en viktig rolle i større og mer omfattende anstrengelser for å bidra til å bevare antibiotikaressursene våre for fremtidige generasjoner.
Et spesielt verdifullt verktøy i antimikrobiell forvaltning er C-reaktiv protein-testing (CRP) for å skille mellom selvbegrensende infeksjoner og alvorlige infeksjoner. Ved å bruke CRP-testing kan helsepersonell ta mer informerte beslutninger om hvorvidt antibiotika er nødvendig eller ikke.16

Få ekspertråd om antimikrobiell forvaltning fra ENASPOC
Det europeiske nettverket for pasientnær antibiotikaforvaltning (European Network for Antibiotic Stewardship at the Point-of-Care, ENASPOC) er et tverrfaglig initiativ som har som mål å forbedre antibiotikaforvaltning i primærhelsetjenesten. Det ble etablert for å takle den presserende trusselen fra AMR, som forverres ved overforskrivning av antibiotika, spesielt for luftveisinfeksjoner (RTI).17
ENASPOC fokuserer på å implementere anerkjente strategier, for eksempel testing av CRP pasientnært, for å styre antibiotikaresepter mer effektivt. ENASPOC tilbyr verdifulle ressurser og støtte til helsepersonell for å forbedre arbeidet med antibiotikaforvaltning, inkludert opplæringsmateriell, vitenskapelig dokumentasjon og beste praksis for å forbedre pasientresultatene og bekjempe AMR på en effektiv måte.
Gruppen med ENASPOC-eksperter publiserte sine anbefalinger om bruk og tolkning av CRP POC-verdier hos voksne og barn med RTI samt nøkkelbudskap for kommunikasjon med pasienter og foreldre.18,19 I tillegg publiserte de sine anbefalinger for implementering av CRP POCT.16


Få ekspertråd om antimikrobiell forvaltning fra ENASPOC
Det europeiske nettverket for pasientnær antibiotikaforvaltning (European Network for Antibiotic Stewardship at the Point-of-Care, ENASPOC) er et tverrfaglig initiativ som har som mål å forbedre antibiotikaforvaltning i primærhelsetjenesten. Det ble etablert for å takle den presserende trusselen fra AMR, som forverres ved overforskrivning av antibiotika, spesielt for luftveisinfeksjoner (RTI).17
ENASPOC fokuserer på å implementere anerkjente strategier, for eksempel testing av CRP pasientnært, for å styre antibiotikaresepter mer effektivt. ENASPOC tilbyr verdifulle ressurser og støtte til helsepersonell for å forbedre arbeidet med antibiotikaforvaltning, inkludert opplæringsmateriell, vitenskapelig dokumentasjon og beste praksis for å forbedre pasientresultatene og bekjempe AMR på en effektiv måte.
Gruppen med ENASPOC-eksperter publiserte sine anbefalinger om bruk og tolkning av CRP POC-verdier hos voksne og barn med RTI samt nøkkelbudskap for kommunikasjon med pasienter og foreldre.18,19 I tillegg publiserte de sine anbefalinger for implementering av CRP POCT.16

Få ekspertråd om antimikrobiell forvaltning fra ENASPOC
Det europeiske nettverket for pasientnær antibiotikaforvaltning (European Network for Antibiotic Stewardship at the Point-of-Care, ENASPOC) er et tverrfaglig initiativ som har som mål å forbedre antibiotikaforvaltning i primærhelsetjenesten. Det ble etablert for å takle den presserende trusselen fra AMR, som forverres ved overforskrivning av antibiotika, spesielt for luftveisinfeksjoner (RTI).17
ENASPOC fokuserer på å implementere anerkjente strategier, for eksempel testing av CRP pasientnært, for å styre antibiotikaresepter mer effektivt. ENASPOC tilbyr verdifulle ressurser og støtte til helsepersonell for å forbedre arbeidet med antibiotikaforvaltning, inkludert opplæringsmateriell, vitenskapelig dokumentasjon og beste praksis for å forbedre pasientresultatene og bekjempe AMR på en effektiv måte.
Gruppen med ENASPOC-eksperter publiserte sine anbefalinger om bruk og tolkning av CRP POC-verdier hos voksne og barn med RTI samt nøkkelbudskap for kommunikasjon med pasienter og foreldre.18,19 I tillegg publiserte de sine anbefalinger for implementering av CRP POCT.16

Nøkkelstrategier og -prosedyrer
Teamet med internasjonale eksperter fra ENASPOC-initiativet oppfordrer tilsynsorganer og beslutningstakere innen helsesektoren til å legge til rette for bredere anvendelse av CRP POCT og komplementære strategier i primærhelsetjenesten for pasienter med RTI.16
De foreslår følgende prosedyrer:
- Inkludere CRP POCT i retningslinjer og AMR-rapporter og -handlingsplaner: Ved å integrere CRP-testing i kliniske retningslinjer og AMR-strategier, sikres større innlemming.
- Sikre at CRP POCT implementeres sammen med komplementære strategier: Kombinasjonen av CRP-testing og andre prosedyrer øker testingens effektivitet.
- Gi tilstrekkelig refusjon for CRP POCT og komplementære strategier: Økonomiske insentiver støtter bruk av CRP-testing.
- Aktivere POCT-organisasjon og -ytelse som er av høy kvalitet og tilpasset primærhelsetjenesten: Det er viktig å sikre kvaliteten på og tilgjengeligheten til CRP-testing i primærhelsetjenesten.
- Aktivere innsamling av data, deling og diskusjon som motivasjon for riktig atferd: Databasert tilnærming med revisjon og tilbakemelding oppmuntrer til beste praksis.
- Generere kontekstspesifikke piloter og bevis der det er nødvendig: Skreddersydde tiltak basert på lokale behov og dokumentasjon forbedrer resultatene.
- Øke bevisstheten blant publikum: Å opplyse publikum om AMR og den rollen CRP-testing spiller, fremmer ansvarlig bruk av antibiotika.
- Sørge for at helsepersonell får kunnskap og forståelse: Opplæring og utdanning av helsepersonell er avgjørende for effektiv implementering.
Rollen CRP-testing spiller for å redusere antibiotikamisbruk
Misbruk og overforskrivning av antimikrobielle midler, inkludert antibiotika for virus- og selvbegrensende bakterieinfeksjoner, bidrar i stor grad til det økende problemet med antimikrobiell resistens.
Pasientnær C-reaktiv protein-testing (CRP) har utviklet seg til å bli et viktig verktøy for å bekjempe AMR, og hjelper helsepersonell med å ta informerte beslutninger om bruk av antibiotika. CRP POCT gir en rask og pålitelig indikator for bedre å forstå infeksjonens alvorlighetsgrad og om en infeksjon er selvbegrensende eller ikke. Det antas at en stor del av antibiotika som brukes i samfunnet, brukes på feil måte, da de fleste infeksjoner (virale eller bakterielle) er selvbegrensende. Pasientene vil derfor ikke ha nytte av antibiotika.16,18,19 De fleste luftveisinfeksjoner (RTI) er virale, og antibiotika har derfor ingen klinisk nytte, og likevel er RTI en av de vanligste årsakene til unødvendig antibiotikaforskrivning.11,12,13 Høye CRP-verdier bidrar til å identifisere pasienter som trenger antibiotikabehandling.
Nylig har CRP POCT blitt fremhevet av OECD og WHO som et nyttig verktøy innen antibiotikaforvaltning for å håndtere AMR.6,20

Fordeler ved CRP-testing på behandlingsstedet
Raske resultater
CRP POCT gir raske resultater og muliggjør snarlige kliniske avgjørelser. Rask diagnostikk kan redusere mengden uhensiktsmessig forskrivning ved å forkorte tiden det tar å motta et testresultat og veilede behandlingsbeslutninger. Reduksjonen i tiden det tar å analysere et resultat, er en betydelig fordel for sykdomshåndteringen.21,22
Informerte kliniske beslutninger
Nøyaktige CRP-nivåer hjelper helsepersonell med å avgjøre om antibiotika er nødvendig. Med raske, evidensbaserte avgjørelser kan vi forvente bedre resultater for pasientene, og samtidig støtte programmer for antibiotikaforvaltning.
Reduserte unødvendige antibiotikaresepter
Som en markør for en infeksjons alvorlighetsgrad støtter CRP-testing beslutninger om antibiotikaforskrivning for luftveisinfeksjoner og reduserer derfor misbruk av antibiotika. Studier har vist at CRP er et tilgjengelig og utprøvd verktøy som kan redusere antibiotikaresepter på en trygg og kostnadseffektiv måte i primærhelsetjenesten.11,16,23
Støtter kommunikasjon med pasientene
Pasienter kan forvente at de vil få foreskrevet antibiotika. Å ha en CRP tilgjengelig ved pasientbesøk kan støtte kommunikasjonen med pasientene for å overbevise dem når antibiotika ikke gir ytterligere fordeler. Viktige budskap for kommunikasjon med voksne pasienter og foreldre finnes i publikasjoner fra ENASPOC-ekspertene.18,19
Kostnadseffektivitet ved opplæring i CRP POCT og kommunikasjonsferdigheter
Nylige systematiske gjennomganger konkluderte med at pasientnær CRP-testing og opplæring i kommunikasjonsferdigheter er kostnadseffektive eller fordelaktige strategier for å redusere uhensiktsmessig forskrivning av antimikrobielle midler.23,24 Disse tiltakene kan bidra til å redusere den økonomiske belastningen på helsesystemene ved å redusere unødvendig bruk av antibiotika og tilknyttede kostnader.


Fordeler ved CRP-testing på behandlingsstedet
Raske resultater
CRP POCT gir raske resultater og muliggjør snarlige kliniske avgjørelser. Rask diagnostikk kan redusere mengden uhensiktsmessig forskrivning ved å forkorte tiden det tar å motta et testresultat og veilede behandlingsbeslutninger. Reduksjonen i tiden det tar å analysere et resultat, er en betydelig fordel for sykdomshåndteringen.21,22
Informerte kliniske beslutninger
Nøyaktige CRP-nivåer hjelper helsepersonell med å avgjøre om antibiotika er nødvendig. Med raske, evidensbaserte avgjørelser kan vi forvente bedre resultater for pasientene, og samtidig støtte programmer for antibiotikaforvaltning.
Reduserte unødvendige antibiotikaresepter
Som en markør for en infeksjons alvorlighetsgrad støtter CRP-testing beslutninger om antibiotikaforskrivning for luftveisinfeksjoner og reduserer derfor misbruk av antibiotika. Studier har vist at CRP er et tilgjengelig og utprøvd verktøy som kan redusere antibiotikaresepter på en trygg og kostnadseffektiv måte i primærhelsetjenesten.11,16,23
Støtter kommunikasjon med pasientene
Pasienter kan forvente at de vil få foreskrevet antibiotika. Å ha en CRP tilgjengelig ved pasientbesøk kan støtte kommunikasjonen med pasientene for å overbevise dem når antibiotika ikke gir ytterligere fordeler. Viktige budskap for kommunikasjon med voksne pasienter og foreldre finnes i publikasjoner fra ENASPOC-ekspertene.18,19
Kostnadseffektivitet ved opplæring i CRP POCT og kommunikasjonsferdigheter
Nylige systematiske gjennomganger konkluderte med at pasientnær CRP-testing og opplæring i kommunikasjonsferdigheter er kostnadseffektive eller fordelaktige strategier for å redusere uhensiktsmessig forskrivning av antimikrobielle midler.23,24 Disse tiltakene kan bidra til å redusere den økonomiske belastningen på helsesystemene ved å redusere unødvendig bruk av antibiotika og tilknyttede kostnader.


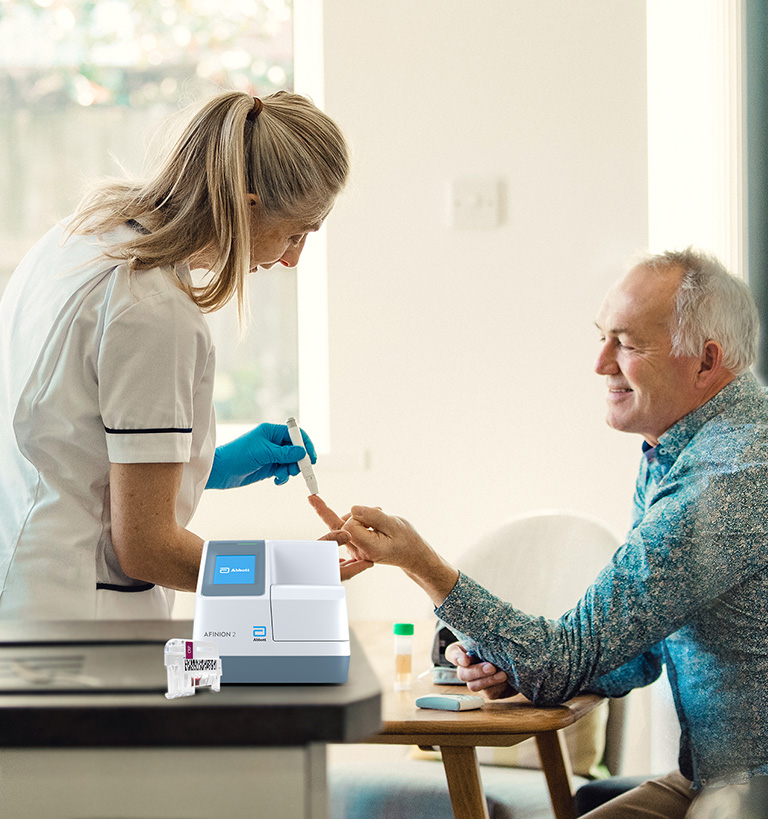
Forbedre måten du diagnostiserer, overvåker og behandler pasienter med Afinion™ 2
Abbott tilbyr rask, førsteklasses diagnostisering som hjelper helsepersonell å skille mellom luftveisinfeksjoner som krever behandling og de som er selvbegrensende. Vi tilbyr i tillegg flere andre diagnostiske verktøy som kan hjelpe leger med å identifisere patogener på behandlingsstedet og definere en egnet behandlingsstrategi på et tidligere stadium.

Afinion™ 2
Afinion 2-analysatoren er en kompakt, rask analysator for flere analyser som gir verdifull, pasientnær testing på behandlingsstedet. Med Afinion-systemet er det ikke nødvendig å sende testresultater til laboratoriet eller bruke tid på å spore dem. Slik kan du fokusere på det viktigste – pasienten.

AFINION™ CRP
Afinion™ CRP er en rask in vitro-diagnostisk test for kvantitativ bestemmelse av C-reaktivt protein (CRP) i humant blod. I en nylig evaluering av fire CRP POC-tester oppnådde Afinion TM CRP best samsvar med sentrallaboratoriemetoden, og ble ansett for å være det mest brukervennlige testsystemet.25
Referanser
- EU Action on Antimicrobial Resistance. https://health.ec.europa.eu/antimicrobial-resistance/eu-action-antimicrobial-resistance_en
- The Lancet. Antimicrobial resistance: an agenda for all. https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(24)01076-6/fulltext
- O’Neill J. Tackling drug-resistant infections globally: Final report and recommendations. Review on antimicrobial resistance 2016; https://amr-review.org/sites/default/files/160518_Final%20paper_with%20cover.pdf
- European Commission: Directorate-General for Health and Food Safety, Tackling antimicrobial resistance in a one health approach, Publications Office of the European Union, 2023; https://data.europa.eu/doi/10.2875/113990
- Shrestha P, Cooper BS, Coast J, Oppong R, Thuy N, Phodha T, et al. Enumerating the economic cost of antimicrobial resistance per‑antibiotic consumed to inform the evaluation of interventions affecting their use. Antimicrob Resist Infect Control 2018;7:98; https://doi.org/10.1186/s13756-018-0384-3
- OECD (2023), Embracing a One Health Framework to Fight Antimicrobial Resistance. OECD Health Policy Studies, OECD Publishing, Paris; https://doi.org/10.1787/ce44c755-en
- OECD. Stemming the Superbug Tide: Just A Few Dollars More. Paris: OECD Health Policy Studies, OECD Publishing (2018); https://www.oecd.org/en/publications/stemming-the-superbug-tide_9789264307599-en.html
- United Nations (2020). Global indicator framework for the Sustainable Development Goals and targets of the 2030 Agenda for Sustainable Development; https://unstats.un.org/sdgs/indicators/Global%20Indicator%20Framework%20a
- WHO: Antimicrobial resistance: Key facts. 21. Nov. 2023; accessed 07. Febr. 2025; https://www.who.int/news-room/fact-sheets/detail/antimicrobial-resistance
- ECDC. Antimicrobial consumption in the EU/EEA (ESAC-Net) Annual Epidemiological Report for 2023; https://www.ecdc.europa.eu/en/publications-data/antimicrobial-consumption-eueea-esac-net-annual-epidemiological-report-2023. Accessed 07. Feb. 2025
- Smedemark SA, Aabenhus R, Llor C, Fournaise A, Olsen O, Jørgensen KJ. Biomarkers as point-of-care tests to guide prescription of antibiotics in people with acute respiratory infections in primary care. Cochrane Database Syst Rev 2022;10(10):CD010130; https://doi.org/10.1002/14651858.CD010130.pub3
- Cooke J, Llor C, Hopstaken R, Dryden M, Butler C. Respiratory tract infections (RTIs) in primary care: narrative review of C reactive protein (CRP) point-of-care testing (POCT) and antibacterial use in patients who present with symptoms of RTI. BMJ Open Resp Res 2020;7:e000624; https://doi.org/10.1136/bmjresp-2020-000624
- Van der Velden AW, van de Pol AC, Bongard E, Cianci D, Aabenhus R. et al. Point-of-care testing, antibiotic prescribing, and prescribing confidence for respiratory tract infections in primary care: a prospective audit in 18 European countries. BJGP Open 2022 ; 30;6(2); https://doi.org/10.3399/BJGPO.2021.0212
- GBD 2021 Antimicrobial Resistance Collaborators. Global burden of bacterial antimicrobial resistance 1990–2021: a systematic analysis with forecasts to 2050. Lancet 2024; 404: 1199–226; https://doi.org/10.1016/S0140-6736(24)01867-1
- World Health Organization. (2022). Global antimicrobial resistance and use surveillance system (GLASS) report. https://iris.who.int/bitstream/handle/10665/364996/9789240062702-eng.pdf
- Llor C, Plate A, Bjerrum L, Gentile I, Melbye H, Staiano A, van Hecke O, Verbakel JY, Hopstaken R. C-reactive protein point-of-Care testing in primary care - broader implementation needed to combat antimicrobial resistance. Front. Public Health 2024;12:1397096; https://doi.org/10.3389/fpubh.2024.1397096
- ENASPOC – the European Network for Antibiotic Stewardship at the Point-of-Care. Accessed February 2025. https://www.enaspoc.com/
- Van Hecke O, Bjerrum L, Llor C, Melbye H, Hopstaken R, Gentile I, Plate A, Verbakel JY, Staiano A. Guidance on C-reactive protein point-of-care testing and complementary strategies to improve antibiotic prescribing for adults with lower respiratory tract infections in primary care. Front. Med., 2023. https://doi.org/10.3389/fmed.2023.1166742
- Staiano, A., Bjerrum, L., Llor, C., Melbye, H., Hopstaken, R., Gentile, I.I, Plate, A., van Hecke, O., & Verbakel, J. Y. (2023). C-reactive protein point-of-care testing and complementary strategies to improve antibiotic stewardship in children with acute respiratory infections in primary care. Frontiers in Pediatrics, 2023; https://doi.org/10.3389/fped.2023.1221007
- Anderson, M., Panteli, D., & Mossialos, E. (2024). Strengthening the EU response to prevention and control of Antimicrobial Resistance (AMR): Policy priorities for effective implementation. Copenhagen: WHO Regional Office for Europe. Licence: CC BY-NC-SA 3.0 IGO. ISBN: 1997-8073; https://eurohealthobservatory.who.int/publications/i/strengthening-the-eu-response-to-prevention-and-control-of-antimicrobial-resistance-(amr)-policy-priorities-for-effective-implementation
- Clerc, O., & Greub, G. (2010). Routine use of point-of-care tests: usefulness and application in clinical microbiology. Clinical Microbiology and Infection, 16(8), 1054-1061; https://doi.org/10.1111/j.1469-0691.2010.03281.x
- Gourlay A, Sutherland C, Radley A. Point-of-Care testing of HbA1c levels in community settings for people with established diabetes or people at risk of developing diabetes: A systematic review and meta-analysis. BMJ Open 2023;13(5):e072882; http://dx.doi.org/10.1136/bmjopen-2023-072882)
- Wubishet BL, Merlo G, Ghahreman-Falconer N, Hall L, Comans T. Economic evaluation of antimicrobial stewardship in primary care: a systematic review and quality assessment. J Antimicrob Chemother. (2022) 77:2373–88; https://doi.org/10.1093/jac/dkac185
- Tolley A, Bansal A, Murerwa R, Dicks JH. Cost-effectiveness of point-of-care diagnostics for AMR: a systematic review. J Antimicrob Chemother 2024; 79: 1248–1269; https://doi.org/10.1093/jac/dkae067
- Van Hoovels L, Massa B, Stavelin A, De Meyer H, De Schrijver P, Van Laethem V, Barglazan D, Gruson D, Hopstaken R, Peeters B, Van Hoof V, Verdonck A, Verbakel JY. Analytical performance and user-friendliness of four commercially available point-of-care devices for C-reactive protein. Clinica Chimica Acta 2024;560:119737; https://doi.org/10.1016/j.cca.2024.119737